Малярийные плазмодии и Малярия
Виды малярийных плазмодиев.
Плазмодии, вызывающие у человека малярию, относятся к четырем видам:
- Plasmodium vivax – возбудитель трехдневной малярии;
- Plasmodium malariae – возбудитель четырехдневной малярии;
- Plasmodium falciparum – возбудитель тропической малярии ;
- Plasmodium ovale – возбудитель малярии, типа трехдневной (овале).
Возбудителя малярии человека впервые обнаружил французский ученый А. Лаверан (1880).
Жизненный цикл малярийных плазмодиев.
Малярийные плазмодии проходят две стадии развития:
- бесполую (шизогонию, от греч. schizen – делиться) в организме человека;
- половую (спорогонию) в организме переносчика – самок малярийных комаров рода Anopheles.
При кровососании зараженный малярийный комар вместе со слюной вводит в ранку спорозоиты – веретенообразные, чуть изогнутые образования длиной 11-15 мкм. С кровью они попадают в клетки печени, где развиваются и делятся (тканевая, или экзоэритроцитарная, шизогония).
Образовавшиеся в результате деления в клетках печени молодые паразиты (мерозоиты) поступают в кровь и проникают в эритроциты – наступает эритроцитарная шизогония.
С наступлением эритроцитарной шизогонии развитие P. falciparum и P. malariae в печени прекращается. Однако у P. vivax и P. ovale часть спорозоитов сохраняется в печени («дремлют») и в дальнейшем, активизируясь, вызывает отдаленные рецидивы болезни (А. Я. Лысенко и др.).
Мерозоиты, проникшие в эритроциты, превращаются в трофозоиты (растущие формы), а последние – в шизонты (делящиеся формы). Шизонты в процессе деления дают новое поколение мерозоитов, которые в свою очередь проникают в другие эритроциты. Указанный цикл развития в эритроцитах составляет 72 ч для P. malariae или 48 ч для остальных видов.
В некоторых эритроцитах развиваются мужские и женские половые формы – гамонты. Они завершают свое развитие, только попав в организм комара с кровью в течение 7-45 сут в зависимости от температуры окружающего воздуха. В результате в слюнных железах малярийного комара скапливаются спорозоиты, и такой комар становится способным вновь заражать людей.
Малярия.
Клиническая картина малярии.
Малярийные плазмодии вызывают у человека тяжелое заболевание – малярию. Инкубационный период в зависимости от вида малярии равен 8-25 дням, при трехдневной малярии может достигать 8-14 мес.
Для малярии типичны приступы лихорадки, которые наблюдаются в момент выхода мерозоитов из разрушенных эритроцитов. Начало болезни острое, утром или днем быстро повышается температура тела, сопровождаемая ознобом. Через несколько часов температура тела быстро снижается, нередко до 35-36°С с появлением обильной потливости и слабости.
Число приступов малярии без лечения достигает 10-15, после их прекращения паразиты обнаруживаются в крови еще в течение некоторого времени (носительство). Через несколько недель или месяцев могут возникнуть рецидивы, У больных наблюдаются анемия, истощение, увеличиваются печень и селезенка.
Наиболее тяжело протекает тропическая малярия, температура тела может держаться на высоком уровне в течение нескольких дней.
Осложнения чаще наблюдаются при тропической малярии. Это – малярийная кома, быстро прогрессирующая и без срочного лечения приводящая к смерти, и гемоглобинурийная лихорадка. Последняя возникает у лиц с повышенной склонностью эритроцитов к гемолизу, как следствие генетически врожденного дефицита фермента глюкозо-6-фосфатдегидрогеназы. После приема некоторых противомалярийных препаратов (хинин, примахин и др.) у больного повышается температура тела, появляются боли в области печени, селезенки, поясницы. Моча приобретает цвет черного кофе, содержит гемоглобин, белок. Развивается гемолитическая желтуха. Летальность достигает 30 %.
Малярией болеют люди всех возрастов, в том числе грудные дети, у которых клиническая картина может значительно отличаться от типичной. Возможно носительство.
Длительность течения малярии, включая рецидивы и носительство, 2-3 года при трехдневной, 6-12 мес при тропической и 2-4 года при малярии овале.
При четырехдневной малярии больные выздоравливают обычно в течение 2-3 лет, но носительство в отдельных случаях может продолжаться до 50 лет. Описаны рецидивы четырехдневной малярии после травмы или хирургической операции спустя 10-20 лет после первичного заболевания.
При заражении через кровь донора заболевание наступает спустя 6-25 дней. Прививная четырехдневная малярия может протекать атипично, проявляясь спустя несколько недель или даже месяцев после заражения.
Диагностика малярии.
Достоверный диагноз ставится лишь при нахождении паразитов в крови больного. Готовят мазок и толстую каплю крови.
Различные стадии развития малярийного плазмодия обнаруживаются в крови при ее исследовании в разные фазы приступа болезни. Озноб и повышение температуры тела соответствуют распаду морул и освобождению мерозоитов. В период жара (при высокой температуре тела) мерозоиты проникают в эритроциты и образуют кольца. При стихании приступа и снижении температуры тела в крови обнаруживаются амебовидные трофозоиты, в промежутке между приступами при нормальной температуре тела – взрослые трофозоиты, перед приступом – делящиеся шизонты и морулы. Такая последовательность проявляется не всегда.
Кровь для исследования берут во время приступа или в межприступном периоде, при первом же подозрении на малярию, до назначения противомалярийных препаратов.
При небольшом содержании плазмодиев в крови, ограниченности времени исследования обнаружить паразитов в тонком мазке трудно. Поэтому обязательным является исследование толстой капли крови, где одно поле зрения соответствует примерно 50 полям зрения мазка и за одно и то же время просматривается гораздо больший объем крови, чем в мазке.
Исследование толстой капли должно предшествовать просмотру мазка. За одно и то же время эффективнее просмотреть несколько препаратов, чем один. Кровь следует брать у больных дважды в течение суток или в течение 2-3 сут подряд. Повторные отрицательные результаты исследования позволяют снять предполагаемый диагноз малярии. Это положение определяет большую ответственность лаборанта за достоверность анализа.
Рекомендуют (А. Я. Лысенко и др.) при направлении в лабораторию для исследования на малярию указывать: «был в тропиках», «был в очаге малярии», «переливание крови». Это служит сигналом лаборанту для особо тщательного исследования.
Показания к исследованию крови на малярию.
Кровь на малярию исследуется у всех лихорадящих больных:
- граждан, приехавших из тропиков, в течение двух лет после возвращения независимо от первоначального диагноза;
- при любом заболевании с неустановленным диагнозом в течение первых пяти дней, сопровождающимся повышением температуры;
- при повышении температуры, развившемся в течение ближайших трех месяцев после переливания крови;
- при любом заболевании, сопровождающимся повышением температуры у лиц, имеющих в анамнезе заболевания малярией в течение последних двух лет;
- при увеличении печени и (или) селезенки, анемии неясной этиологии.
Примечание: в сельской местности на территориях с очень высокой возможностью распространения малярии (число дней в году со среднесуточной температурой выше 15°С более 150, при наличии комаров-переносчиков малярии) в сезон передачи исследование крови должно, кроме того, проводиться при любом заболевании, сопровождающемся повышением температуры до обращения или в день обращения к врачу.
При микроскопии крови возможны диагностические ошибки. Так, за малярийные паразиты принимают тромбоциты, лежащие на эритроците, а за морулу – их скопление. Следует помнить, что плазмодий имеет голубую цитоплазму и красное ядро, а тромбоцит весь окрашивается в розовый цвет с более интенсивно окрашенной розовой зернистостью в центре. В препарате тромбоциты обнаруживаются и в промежутках между эритроцитами поодиночке или в скоплениях, что нехарактерно для малярийных паразитов.
У лиц, страдающих анемией, или с удаленной селезенкой в крови могут появиться молодые эритроциты с остатками ядер (тельца Жолли). Тельца Жолли имеют округлую форму, окрашиваются в вишнево-красный цвет, в толстой капле крови могут быть приняты за кольца P. vivax. В таких случаях детальное исследование тонких мазков может помочь правильной диагностике. Иногда встречаются грибы, водоросли, жгутиковые, занесенные в препарат руками, попавшие с водой, краской, а также пылью при сушке препарата и т. д.
Профилактика малярии.
Все больничные и амбулаторно-поликлинические учреждения в целях раннего выявления больных малярией и паразитоносителей обязаны:
- на территориях с очень высокой и средней возможностью распространения малярии (число дней в году со среднесуточной температурой выше 15°С свыше 90, при наличии комаров-переносчиков) в случае выявления больного малярией или паразитоносителя в его окружении обследовать гемоскопически членов семьи и ближайших соседей;
- при выявлении повторного местного случая заболевания в сельском населенном пункте проводить подворные обходы и производить взятие крови у лиц, подозрительных иа заболевание малярией.
Исследование крови на малярию:
- взятой на амбулаторном приеме и при вызове медицинского работника на дом осуществляется лабораториями больничных и амбулаторно-поликлннических учреждений;
- полученной при подворных обходах или при обследовании окружения больного и паразитоносителя, проводится в лаборатории территориальной санитарно-эпидемиологической станции.
Все положительные препараты крови и 10 % отрицательных препаратов направлять для дополнительного контроля в лабораторию областной (краевой, республиканской) саннтарно-эпидемиологической станции.
цикл развития, размножение, строение, что это, виды
В природе большое количество животных переносят в себе опаснейшие инфекционные болезни, в том числе и для человека. Так называемый малярийный комар – одно из наиболее распространенных из них. Насекомое переносит в себе очень опасное для человеческого вида инфекционное заболевание – малярию , вызываемое попаданием в организм малярийного плазмодия. Попадание бактерий-паразитов происходит через проникающий в кожный покров укус комара, который в свою очередь является переносчиком малярии. Спорозиты плазмодия могут находится в хоботке и в слюнных выделениях этого животного. После попадания спорозитов в организм у человека может возникнуть сильнейшее заражение крови с последующей лихорадкой.
Разберемся подробнее что это такое – малярийный плазмодий, каким образом он проникает в о человеческий организм и его последующие развитие? Также разберем что из себя представляет комар, который переносит в своем организме опасную инфекцию.
Малярийные комары

 Переносчиком малярии является один единственный род комаров. Этот род называется Anopheles. Этот род комаров насчитывает несколько сотен видов. Но это вовсе не означает, что каждый такой комар переносит болезнь в себе, некоторые из них являются абсолютно безвредными насекомыми. Ареал обитания комара этого рода очень велик, да практически по всему миру, кроме тех регионов, где круглый год бушуют морозы.
Переносчиком малярии является один единственный род комаров. Этот род называется Anopheles. Этот род комаров насчитывает несколько сотен видов. Но это вовсе не означает, что каждый такой комар переносит болезнь в себе, некоторые из них являются абсолютно безвредными насекомыми. Ареал обитания комара этого рода очень велик, да практически по всему миру, кроме тех регионов, где круглый год бушуют морозы.
В нашей стране их можно в встретить в Сибири и на Дальнем Востоке, но были случаи обнаружения в Московской и Ленинградской областях. Развитие личинок комаров происходит в воде, поэтому для среды их обитания характерна влажность и сырость. Особенно это можно заметить в жаркое время года.
Важно! Вопреки распространённому с детства мнению, что малярийные комары большие, на самом деле размеры их достигают всего нескольких миллиметров в длину. И отличаются от обычных комаров расположением туловища при посадке – задний конец сильно задран вверх. У обычных посадка параллельна с поверхностью.
Внешне заразный комар от обычного ничем не отличается, поэтому определить у него бактерии можно только с помощью специализированного анализа на наличие малярии.
Будьте осторожны
По статистике более 1 миллиарда человек заражено паразитами. Вы даже можете не подозревать, что стали жертвой паразитов.
Определить наличие паразитов в организме легко по одному симптому – неприятному запаху изо рта. Спросите близких, пахнет ли у вас изо рта утром (до того, как почистите зубы). Если да, то с вероятностью 99% вы заражены паразитами.
Заражение паразитами приводит к неврозам, быстрой утомляемости, резкими перепадами настроениями, в дальнейшим начинаются и более серьезные заболевания.
У мужчин паразиты вызывают: простатит, импотенцию, аденому, цистит, песок, камни в почках и мочевом пузыре.
У женщин: боли и воспаление яичников. Развиваются фиброма, миома, фиброзно-кистозная мастопатия, воспаление надпочечников, мочевого пузыря и почек. А так же сердечные и раковые заболевания.
Сразу хотим предупредить, что не нужно бежать в аптеку и скупать дорогущие лекарства, которые, по словам фармацевтов, вытравят всех паразитов. Большинство лекарств крайне неэффективны, кроме того они наносят огромный вред организму.
Что же делать? Для начала советуем почитать статью с главного института паразитологии Российской Федерации. В данной статье раскрывается метод, с помощью которого можно почистить свой организм от паразитов без вреда для организма. Читать статью >>>
Комары не заразны с момента рождения. Чтобы получить статус малярийного, он должен напиться крови инфицированного человека. Инфицироваться комар может исключительно от человека. И что важно, потомство не получает инфекцию от комара- родителя. Прежде чем комар станет заразным, после того как он укусил человека и получил порцию зараженной крови инфицированного человека, должно пройти не менее 10-20 дней. За это время плазмодий в теле комара меняет свою конфигурацию и проходит специфическую схему развития. На скорость развития оказывает влияние температурный фактор, при низких температурах развитие становится заметно медленнее, в некоторых случаях может и вовсе приостановится. Поэтому зачастую комары живущие в умеренном климате не доживают до того момента, когда они становятся заразными. По этой причине в наших краях циркуляция инфекции между комаром и человеком практически отсутствует.
Классификация малярийного плазмодия
Малярийный плазмодий, согласно классификации простейших организмов классифицируется как:


- тип Apicomplexa
- класс Споровиков
- отряд Haemosporida
- семейство Plasmodiidae
- род Plasmodium.
Не все виды малярийного плазмодия способны выжить в организме человека, только некотрые из них:
- Plasmodium vivax – паразит, способный спровоцировать трехдневную малярию.
- Plasmodium malariae – паразит, вызывающий четырехдневную малярию
- Plasmodium falciparum – паразит, возбуждающий тропическую малярию
- Plasmodium ovale – паразит, схожий с vivax, но провоцирующий несколько другой вид малярии.
Все виды Plasmodium falciparum в общем схожи между собой по конфигурации, строению клеточной системы и развитию жизненного цикла. Но они имеют специфические различия и особенности в протекании циклов развития, а именно в разнице времени, необходимого для развития всех периодов.
Отличительной особенностью данного тапа паразитов является то, что жизненный цикл малярийного плазмодия состоит из периодического чередования методов размножения, а именно полового и бесполого. За этот период успевает пройти смена хозяина. При этом человек и его организм является промежуточным хозяином малярийного плазмодия и в нем осуществляется бесполое размножение. А основной этап полового размножения малярийного плазмодия осуществляется в теле комара.
Цикл развития малярийного плазмодия
Цикл развития малярийного плазмодия очень непрост. После укуса зараженного комара в кровь человека попадают так называемые спорозиты. Далее в человеческом организме они попадают в тканевые микрофаги (клетки Купфера, клетки Ларгенганса и пр.) и создают там тканевые формы.
Вышеописанный период в организме человека протекает бессимптомно. После малярийный плазмодий попадает в эритроциты и осуществляет там бесполый процесс размножения – шизогония.
Длительность данного цикла напрямую зависит от вида плазмодия и от этого зависит цикличность приступов лихорадки. Такие бесполые формы называются шизонтами. Далее шизонт созревает, расщепляется на мерозоиты, разрушая красные клетки крови и начинается внедрение новых мерозоитов и цикл начинается с начала.
При определенных условиях вместе с бесполыми шизонтами в клетках эротроцитых возникают и такие клетки, как гаметы (половоразвитые). Такие клетки не дают никаких проявлений в клиническом состоянии человека, но люди в организме которых происходят эти процессы уже эпидемиологически опасны, так как они заразны.

Далее половозрелые клетки гаметы через укус опять попадают в комариный организм и проходят в нем новый цикл развития, который вновь ведет к возникновению спорозитов в огромном количестве. Спорозиты вновь проникают в слюну комаров, тем самым возобновляя цикл.
Наши читатели пишут
Тема:
Во всех бедах виноваты паразиты!
От кого:
Елены В.

Последние несколько лет чувствовала себя очень плохо. Постоянная усталость, бессонница, какая-то апатия, лень, частые головные боли. С пищеварением тоже были проблемы, утром неприятный запах изо рта.
А вот и моя история
Все это начало скапливаться и я поняла, что двигаюсь в каком-то не том направлении. Стала вести здоровый образ жизни, правильно питаться, но на мое самочувствие это не повлияло. Врачи тоже ничего толком сказать не могли. Вроде как все в норме, но я то чувствую что, мой организм не здоров.
Потом я пошла в одну дорогую клинику и сдала все анализы, так вот в одном из анализов у меня обнаружили паразитов. Это были не обычные глисты, а какой-то определенный вид, которым, по словам врачей, заражен практически каждый, в большей или меньшей степени. Вывести из организма их практически невозможно. Я пропила курс противопаразитных лекарств, которые назначили мне в той клиники, но результата почти не было.
Через пару недель я наткнулась на одну статью в интернете. Эта статья буквально изменила мою жизнь. Сделала все, как там написано и уже через несколько дней, я почувствовала, значительные улучшения в своем организме. Стала высыпаться намного быстрее, появилась та энергия, которая была в молодости. Голова больше не болит, появилась ясность в сознании, мозг стал работать намного лучше. Пищеварение наладилось, несмотря на то, что питаюсь я сейчас как попало. Сдала анализы и убедилась в том, что больше во мне никто не живет!
Кто хочет почистить свой организм от паразитов, причем неважно, какие виды этих тварей в вас живут – прочитайте эту статью, уверена на 100% вам поможет!
Перейти к статье>>>Строение малярийного плазмодия


К интересующему нас типу паразитов относятся только простейшие паразитические формы жизни. Из-за своего специфического паразитического способа существования строение малярийного плазмодия претерпело значительное эволюционное упрощение. А именно исчезли органы захвата и приема пищи, а также органы пищеварительной и сократительной систем. Именно это вызвало необходимость смены хозяев и поочередность полового и бесполого размножения.
Спорозоиты выглядят как тонкие клетки, в виде червей. При помощи движения крови такие клетки попадают в жизненно важную железу внешней секреции- печень. В клетках печени они распространяются путем множественного деления. После размножения такие клетки так же с током крови выходят за пределы печени и начинают паразитировать в кровяных красных клетках. Можно выделить 2 формы шизогонии:
- В печеночных клетках
- В красных кровяных тельцах (эритроцитах)
После проникновения в клетки в крови формируются 10-20 мерозоитов. Они губят эритроцит, и когда клетка крови погибает, мерозоит выходит из нее и заражает близрасположенную клетку. Считается, что количество приступов малярии напрямую зависит от количества выходов мерозоитов и выброса продуктов их жизнедеятельности.
Спустя некоторое количество таких циклов в клетках крови формируются гамонты. В теле комара они преобразуются в макрогаметы и микрогаметы. После того как гамонты попадут в пищеварительную систему комара, а именно в желудок, они меняют свою форму на гаметы. Далее происходит слияние гамет. В результате слияния формируется зигота. Она называется оокинета. Она характеризуется особой подвижностью. Оокинета проникает через стенки желудка комара. Далее происходит последовательное образование ооцисты. Ее ядро неоднократное количество раз делится,в результате чего появляется до 10000 спорозоитов. Процесс такого деления ядра называется спорогония. Спорозоиты попадают в железы в ротовой полости комара, которые выделят слюну. Процесс мейоза происходит только после формирования зиготы, спорозоиты имеют только одну из двух гомологичных хромосом.
Периоды протекания заболевания с симптоматикой
Можно выделить 4 стадии протекания заболевания:
- Инкубационный
- Острый
- Скрытый
- Период рецидива
Инкубационный период может длится от 7 дней до 1 года. Это зависит от вида малярийного плазмодия.
Основными признаками заболевания являются: Озноб, повышение температуры до 40 градусов, слабость, ломота в мышцах и суставах, затяжная головная боль, повышенное потоотделение, приступы жара. Важным признаком является внушительное увеличение селезенки и печени, что можно увидеть при пальпации. Так же пациент жалуется на боли в области печени. В анализе крови прослеживается стойкая анемия. В следствие поражения печени наблюдаются желтушность кожных покровов, глазных яблок. Больной жалуется на мучительное мочеиспускание. Так же возможна потеря аппетита, а так же бессонница.
Отличная статья:
Малярийный плазмодий — это… Что такое Малярийный плазмодий?
- Малярийный плазмодий
?
Plasmodium
Научная классификация Царство: Надтип: Alveolata Тип: Apicomplexa Класс: Aconoidasida Отряд: Haemosporida Семейство: Plasmodiidae Род: Плазмодий Латинское название Plasmodium Виды Plasmodium accipiteris
Plasmodium achiotense
Plasmodium achromaticum
Plasmodium acuminatum
Plasmodium adunyinkai
Plasmodium aegyptensis
Plasmodium aeuminatum
Plasmodium agamae
Plasmodium alloelongatum
Plasmodium anasum
Plasmodium anomaluri
Plasmodium arachniformis
Plasmodium ashfordi
Plasmodium atheruri
Plasmodium audaciosum
Plasmodium auffenbergi
Plasmodium aurulentum
Plasmodium australis
Plasmodium attenuatum
Plasmodium azurophilum
Plasmodium balli
Plasmodium bambusicolai
Plasmodium basilisci
Plasmodium beebei
Plasmodium beltrani
Plasmodium berghei
Plasmodium bertii
Plasmodium bigueti
Plasmodium bitis
Plasmodium biziurae
Plasmodium booliati
Plasmodium bouillize
Plasmodium bowiei
Plasmodium brodeni
Plasmodium brasilianum
Plasmodium brasiliense
Plasmodium brumpti
Plasmodium brucei
Plasmodium brygooi
Plasmodium bubalis
Plasmodium bucki
Plasmodium bufoni
Plasmodium buteonis
Plasmodium capistrani
Plasmodium carinii
Plasmodium cathemerium
Plasmodium causi
Plasmodium cephalophi
Plasmodium cercopitheci
Plasmodium chabaudi
Plasmodium chalcidi
Plasmodium chiricahuae
Plasmodium circularis
Plasmodium circumflexum
Plasmodium clelandi
Plasmodium cordyli
Plasmodium cnemaspi
Plasmodium cnemidophori
Plasmodium coatneyi
Plasmodium coggeshalli
Plasmodium colombiense
Plasmodium columbae
Plasmodium corradettii
Plasmodium coturnixi
Plasmodium coulangesi
Plasmodium cuculus
Plasmodium cyclopsi
Plasmodium cynomolgi
Plasmodium diminutivum
Plasmodium diploglossi
Plasmodium dissanaikei
Plasmodium divergens
Plasmodium dominicana
Plasmodium draconis
Plasmodium durae
Plasmodium effusum
Plasmodium egerniae
Plasmodium elongatum
Plasmodium eylesi
Plasmodium fabesia
Plasmodium fairchildi
Plasmodium falciparum
Plasmodium falconi
Plasmodium fallax
Plasmodium fieldi
Plasmodium fischeri
Plasmodium foleyi
Plasmodium formosanum
Plasmodium forresteri
Plasmodium floridense
Plasmodium fragile
Plasmodium galbadoni
Plasmodium garnhami
Plasmodium gallinaceum
Plasmodium gemini
Plasmodium georgesi
Plasmodium giganteum
Plasmodium giganteumaustralis
Plasmodium giovannolai
Plasmodium girardi
Plasmodium gonderi
Plasmodium globularis
Plasmodium gologoense
Plasmodium gonatodi
Plasmodium gracilis
Plasmodium griffithsi
Plasmodium guangdong
Plasmodium gundersi
Plasmodium guyannense
Plasmodium heischi
Plasmodium hegneri
Plasmodium hermani
Plasmodium herodiadis
Plasmodium heteronucleare
Plasmodium hexamerium
Plasmodium holaspi
Plasmodium holti
Plasmodium huffi
Plasmodium hylobati
Plasmodium incertae
Plasmodium icipeensis
Plasmodium iguanae
Plasmodium inconstans
Plasmodium inopinatum
Plasmodium inui
Plasmodium japonicum
Plasmodium jefferi
Plasmodium jiangi
Plasmodium josephinae
Plasmodium joyeuxi
Plasmodium juxtanucleare
Plasmodium kempi
Plasmodium kentropyxi
Plasmodium knowlesi
Plasmodium koreafense
Plasmodium lacertiliae
Plasmodium lagopi
Plasmodium lainsoni
Plasmodium landauae
Plasmodium leanucteus
Plasmodium lemuris
Plasmodium lepidoptiformis
Plasmodium limnotragi
Plasmodium lionatum
Plasmodium lophurae
Plasmodium loveridgei
Plasmodium lucens
Plasmodium lutzi
Plasmodium lygosomae
Plasmodium mabuiae
Plasmodium mackerrasae
Plasmodium mackiei
Plasmodium maculilabre
Plasmodium maior
Plasmodium majus
Plasmodium malariae
Plasmodium multivacuolaris
Plasmodium marginatum
Plasmodium matutinum
Plasmodium megaglobularis
Plasmodium megalotrypa
Plasmodium melanoleuca
Plasmodium melanipherum
Plasmodium mexicanum
Plasmodium michikoa
Plasmodium minasense
Plasmodium minuoviride
Plasmodium modestum
Plasmodium morulum
Plasmodium multiformis
Plasmodium murinus
Plasmodium narayani
Plasmodium necatrix
Plasmodium neotropicalis
Plasmodium neusticuri
Plasmodium nucleophilium
Plasmodium octamerium
Plasmodium odocoilei
Plasmodium osmaniae
Plasmodium ovale
Plasmodium paddae
Plasmodium papernai
Plasmodium parahexamerium
Plasmodium paranucleophilum
Plasmodium parvulum
Plasmodium pedioecetii
Plasmodium pelaezi
Plasmodium percygarnhami
Plasmodium pessoai
Plasmodium petersi
Plasmodium pifanoi
Plasmodium pinotti
Plasmodium pinorrii
Plasmodium pitheci
Plasmodium pitmani
Plasmodium polare
Plasmodium pulmophilum
Plasmodium pythonias
Plasmodium quelea
Plasmodium reichenowi
Plasmodium relictum
Plasmodium rhadinurum
Plasmodium rhodaini
Plasmodium robinsoni
Plasmodium rousetti
Plasmodium rousseloti
Plasmodium rouxi
Plasmodium sandoshami
Plasmodium sasai
Plasmodium saurocaudatum
Plasmodium schwetzi
Plasmodium scelopori
Plasmodium scorzai
Plasmodium semiovale
Plasmodium semnopitheci
Plasmodium shortii
Plasmodium siamense
Plasmodium silvaticum
Plasmodium simium
Plasmodium simplex
Plasmodium smirnovi
Plasmodium stuthionis
Plasmodium tanzaniae
Plasmodium tenue
Plasmodium tejerai
Plasmodium telfordi
Plasmodium tomodoni
Plasmodium torrealbai
Plasmodium toucani
Plasmodium traguli
Plasmodium tribolonoti
Plasmodium tropiduri
Plasmodium tumbayaensis
Plasmodium tyrio
Plasmodium uilenbergi
Plasmodium uluguruense
Plasmodium uncinatum
Plasmodium uranoscodoni
Plasmodium utingensis
Plasmodium uzungwiense
Plasmodium watteni
Plasmodium wenyoni
Plasmodium vacuolatum
Plasmodium vastator
Plasmodium vaughani
Plasmodium vautieri
Plasmodium venkataramiahii
Plasmodium vinckei
Plasmodium vivax
Plasmodium volans
Plasmodium voltaicum
Plasmodium wenyoni
Plasmodium yoelii
Plasmodium youngi
Plasmodium zonuriaeПлазмодий — род паразитических простейших, некоторые виды которого вызывают малярию. Известно около двухсот видов, из них по меньшей мере десять паразитируют на человеке. Прочие виды паразитируют на других позвоночных — обезьянах, грызунах, птицах и пресмыкающихся. В жизненном цикле плазмодиев два хозяина: позвоночное и комар.
Wikimedia Foundation. 2010.
- Малярийный комар
- Малёвица
Смотреть что такое «Малярийный плазмодий» в других словарях:
Малярийный комар — ? Малярийные комары Anopheles stephensi Научная классификация Царство: Животные Тип … Википедия
ПАРАЗИТЫ — (от греч. para около и siton пища), существа, питающиеся за счет живых организмов растительного или животного мира и временно или постоянно пребывающие на них или в них; П. питаются соками, тканями тела или пищей, находящейся в пищеварительном… … Большая медицинская энциклопедия
ПЕРЕНОСЧИКИ — ПЕРЕНОСЧИКИ, живые посредники в деле распространения инфекций и инвазий. Распространение возбудителей инвазий и инфекций в большом количестве случаев происходит при прямом или косвенном посредничестве животных. Последние получают возбудителя из… … Большая медицинская энциклопедия
Малярийные комары — Anopheles stephensi … Википедия
Протисты — Научная классификац … Википедия
Протозои — ? Протисты Paramecium aurelia Научная классификация Надцарство: Эукариоты Царство: Протисты … Википедия
ПАРАЗИТИЗМ — ПАРАЗИТИЗМ, одна из форм сожительства (симбиоза), при к рой один организм живет за счет организма другого вида. Человек, животное или растение, прокармливающее.паразита, является его хозяином. Истинным П. называют все те случаи, когда… … Большая медицинская энциклопедия
телоспоридии — подкласс простейших кл. споровиков; отдельные представители Т. являются паразитами человека, напр. малярийный плазмодий, изоспоры … Большой медицинский словарь
Иммуногенетика — комплексная научная дисциплина, сочетающая методы иммунологии, молекулярной биологии и генетики для изучения наследственных факторов Иммунитета, внутривидового разнообразия и наследования тканевых антигенов (См. Антигены), генетических и… … Большая советская энциклопедия
Брюшно́й тиф — (typhus abdominalis) инфекционная болезнь, проявляющаяся характерной лихорадкой, интоксикацией, поражением желудочно кишечного тракта, главным образом лимфатического аппарата тонкой кишки, увеличением печени, селезенки, розеолезной сыпью.… … Медицинская энциклопедия
Малярийный плазмодий и жизненный цикл возбудителя малярии

Малярийный плазмодий — это одноклеточное животное рода Anopheles, паразитирующее на человеке. Результатом паразитической деятельности является заболевание, называемое малярией. Оно проявляется только там, где обитает переносчик плозмодия — комар рода Anopheles. За это свойство его так и назвали — малярийным.
Основные характеристики возбудителя малярии
Малярийный плазмодий относится к типу споровики подцарства простейшие, отряда гемоспоридий (Haemosporidia), рода Plasmodium. В природе существует немало представителей этого рода, но малярию вызывеют только 5 видов микроорганизмов: Plasmodium vivax, Plasmodium malariae, Plasmodium falciparum и Plasmodium ovale и Plasmodium ovale. Последний вид считается редким, но и самым опасным. Заразиться им можно в тропической зоне Африки и Азии.
 Малярийный плазмодий
Малярийный плазмодийВсе возбудители малярии относятся к эукариотам, то есть организмам, имеющим ядро, в котором как в сейфе хранится наследственная информация. Однако эта группа организмов отличается от всех эукариотов тем, что имеет в одной клетке сразу несколько ядер.
Все виды перечисленных плазмодиев имеют очень сложный жизненный цикл, в котором сочетаются половое и бесполое размножение с различными трансформациями и воздействиями на организм хозяина.
Это говорит о том, что эволюция малярийного плазмодия в качестве паразитического организма имеет длительный период. Об этом свидетельствует и наличие 2 хозяев, смена которых в жизненном цикле паразита носит обязательный характер.
Жизненный цикл паразита
Паразиты только на первый взгляд кажутся пластичными организмами. На самом деле их жизнь подчинена очень строгим правилам, отклонение от которых чревато гибелью для особи.
Жизненный цикл малярийного плазмодия — это его путь развития от зародыша до половозрелой особи, способной размножаться.
 Цикл развития малярийного плазмодия
Цикл развития малярийного плазмодияОтличительной особенностью является тот факт, что цикл развития малярийного плазмодия функционально поделен на 2 части. Одна из них проходит в теле комара, другая — в человеке.
Для того, чтобы плазмодий смог реализовать всю свою наследственную программу, он должен пройти следующие стадии развития.
- Заражение человека начинается с момента его укуса зараженным комаром. Пока самка комара пьет кровь, плазмодий в форме активно плавающего спорозоита вместе со слюной попадает в кровяное русло.
- В крови он проникает в эритроцит, увеличиваясь при этом в размерах. Такая трансформация порождает новое состояние плазмодия, которое называется шизонтом. Эта стадия развития необходима для того, чтобы осуществить бесполое размножение. Активное деление шизонтов в эритроцитах позволяет из одной большой клетки создать множество мелких, которые называются мерозоитами. При этом эритроцит полностью разрушается, а паразиты и токсины попадают в плазму крови.
На этом у человека заканчивается латентная стадия заболевания и начинается проявление первых симптомов.
Следующий этап жизненного цикла возбудителя малярии можно назвать полным захватом вражеской территории, если под таковой подразумевать все эритроциты человека. Мерозоиты, переносимые током крови, проникают в еще не разрушенные эритроциты. Так начинается следующий цикл развития плазмодия, который по-прежнему проявляется в бесполом размножении. 2 этап разрушения эритроцитов и новый выход мерозоитов в плазму крови порождает очередной приступ лихорадки со всеми характерными признаками.
На стадии повторного выхода из эритроцитов часть мерозоитов приобретает признаки половых, то есть мужских и женских клеток. Для того чтобы произошла следующая стадия развития в форме полового размножения, плазмодиям нужно попасть в тело комара.
 Малярийный комар
Малярийный комарЕсли им повезет, и комар выпьет кровь с такими клетками, то в его организме малярийный плазмодий окончательно созревает и превращается в гаметы. Именно в теле комара эти гаметы оплодотворяются, формируя яйцеклетку. Для дальнейшего развития яйцеклетка должна проникнуть в стенку кишечника комара. Там происходит ее превращение сначала в ооцисту, а затем в споробласты и, в конечном итоге, в спорозоиты. Именно они завершают жизненный цикл, поскольку на этой стадии малярийный плазмодий возвращается в то состояние, при котором через слюнные железы спорозоиты опять должны попасть в организм человека.
Стадии развития плазмодия объединили в единое целое 2 таких разных вида — человека и комара. Остается открытым вопрос: кто для возбудителя малярии является главным звеном?
Роль основного и промежуточного хозяина в циклах
Для описания паразитической формы жизни очень важны 3 понятия: основной, промежуточный и резервуарный хозяин.
Основным хозяином для паразита является тот вид, в котором происходит половое размножение. Здесь женская и мужская особи спариваются, в результате чего появляется особь с другим генотипом. Окончательным хозяином является и тот организм, в котором находится паразит с гермафродитным размножением. Ведь оплодотворение все равно происходит, хотя результатом этого процесса является появление клона, а не генетически новой особи.
Промежуточным хозяином является организм, в котором происходит бесполое размножение. Он нужен для того, чтобы увеличилось количество личинок.
Резервуарный хозяин — это тот организм, который всего лишь кормит и содержит паразита.
 Укус самки малярийного комара
Укус самки малярийного комараКомар — это основной хозяин малярийного плазмодия, а человек — промежуточный. Резервуарный хозяин у этого паразита отсутствует.
Однако нельзя основного хозяина рассматривать как главное звено в жизненном цикле. Скорее это понятие следует трактовать в качестве среды, где завершается цикл развития.
Зачем же малярийному плазмодию тело человека, если основное его размножение происходит в теле комара? В чем вообще смысл промежуточных хозяев?
Объясняется это экологическими законами формирования устойчивого состояния популяции. Обычно паразит не стремится убить своего хозяина, потому что тогда он теряет не только источник пищи, но и комфортную среду существования. Существуют исключения из этого правила, но они крайне редки и представляют собой очень узкую специализацию паразита.
Человек нужен малярийному плазмодию для того, чтобы увеличить количество особей в период неполовой стадии развития. В теле комара плазмодий не смог бы достичь такой численности. Иметь одного хозяина в мире паразитов — это увеличение риска вымирания. Однако и слишком большая взаимозависимость окончательного и промежуточного хозяев тоже увеличивают степень риска. Самый лучший вариант эволюция давно уже придумала — это переход от паразитизма к симбиозу. Однако у малярийного плазмодия такой путь развития пока еще не наблюдается.
Как проявляется малярия у человека
Это заболевание развивается не сразу, а по мере размножения и распространения плазмодия. Малярию обычно делят на несколько категорий. Чаще всего люди болеют доброкачественной трехдневной формой. Она имеет следующие симптомы.
- Через 5-20 дней после укуса зараженным комаром появляется сильный озноб, который вскоре переходит в повышенную температуру. Лихорадка и жар длятся до 10 часов, после чего температура спадает. Так проявляется реакция организма на первый выход возбудителей малярии из эритроцитов. Трехдневной эта форма заболевания называется, потому что лихорадочное состояние повторяется через каждые 3 дня. Если за это время произойдет заражение с укусом еще одного комара, то лихорадочное состояние будет проявляться чаще.
- Поскольку на фоне интоксикации снижается снабжение организма кислородом, то начинается цепная реакция разрушения организма. Особенно это сказывается на состоянии центральной нервной системы и печени.
- После приступов лихорадки могут появиться следующие дополнительные симптомы: учащение пульса, тошнота, рвота, помутнение сознаний, появление галлюцинаций, снижение артериального давления, возникновение анемии. Интоксикация способствует появлению болей во всем теле.
- Если в человека вводится сразу много плазмодиев, то возможно появление коматозного состояния.
При всех этих неприятных симптомах в целом прогноз заболевания вполне благоприятен. Если повторное инфицирование отсутствует, то через определенное время, в зависимости от тяжести заболевания, наступает выздоровление. Однако зараженный человек на протяжении нескольких лет может испытывать новые приступы, которые постепенно становятся все слабее.
 Последствия укусов малярийного комара
Последствия укусов малярийного комараСуществует еще трехдневная молниеносная малярия. Ее симптомы подобны проявлению доброкачественной формы, но патологический процесс проявляется значительно сильнее и с тяжелыми осложнениями. Может произойти слипание эритроцитов. Эти блоки уже не переносятся кровью и прикрепляются к стенкам мелких сосудов. Это может способствовать полному перекрытию просветов сосудов, что чревато летальным исходом.
Именно такая форма малярии обычно приводит к функциональным нарушениям не только нервной, но и пищеварительной системы. Особенно сильно поражаются печень и почки.
Существует еще гемоглобинурийная или черноводная малярия. Она встречается редко, видимо, за счет того, что развивается преимущественно у людей, которые впервые попали в места, где свирепствует малярия.
Черноводной эту болезнь назвали за практически черный цвет мочи, что свидетельствует о быстро протекающем некрозе почек.
Малярия — заболевание тяжелое, опасное и порой смертельное. Однако население, живущее в зонах локализации малярийных комаров, переносит малярию легче, чем приезжие европейцы. Наблюдается появление иммунитета и пожизненной латентной стадии заболевания у тех народов, которые из поколения в поколение подвергаются заражениям малярийным плазмодием. Для всего остального населения планеты главными правилами остаются: профилактика, своевременная диагностика, правильное лечение.
Видео — Жизненный цикл малярийного плазмодия. Часть 1
Видео — Жизненный цикл малярийного плазмодия. Часть 2
жизненный цикл развития и строение малярийного плазмодия Компетентно о здоровье на iLive
Цикл развития малярийного плазмодия
Малярийный плазмодий относится к простейшим микроорганизмам царства Протиста (Protista), класса Споровиков (Sporozoa), отряда гемоспоридий (Haemosporidia), рода Plasmodium.
Виды малярийных плазмодиев Plasmodium vivax, Plasmodium malariae, Plasmodium falciparum и Plasmodium ovale опасны для человека, так как являются причиной возникновения малярии. Вид малярийных плазмодиев Plasmodium ovale – более редкий, и подхватить его можно только в африканских или азиатских тропиках.
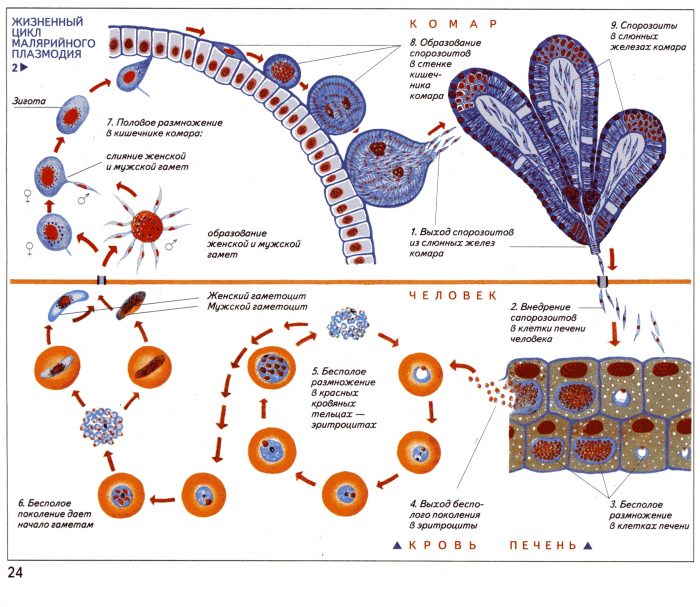
Цикл развития малярийного плазмодия: от комара — к человеку
Цикл развития малярийного плазмодия разбит на две практические равные части, каждая из которых проходит в организме либо комара, либо человека. Начнем с того момента, когда спорозоиты малярийного плазмодия проникают в организм человека.
Попадая в кровь, спорозоит очень быстро оказываются в ткани печени и уже здесь начинают бесполое размножение (шизогонию), превращаясь в мерозоиты. Эти голодные молодые плазмодии проникают в красные кровяные тельца (эритроциты) и, поглощая гемоглобин, продолжают так же бесполым способом усиленно размножаться. На этой стадии строение малярийного плазмодия представляет собой клетки размером не более 2 мкм с протоплазмой и ядром, их форма – округлая или овальная (похожая на амебу).
Затем мерозоиты, разрушая эритроциты, выходят из них и принимают форму колец, а в их протоплазме образуются полости – пищеварительные вакуоли, которые накапливают питательные вещества и выводят продукты жизнедеятельности: так токсины плазмодия попадают в кровоток человека.
На этой стадии развитие малярийного плазмодия происходит «по графику» — через каждые 48 часов, и как раз с такой же периодичностью у человека, зараженного малярией, начинаются приступы лихорадки с ознобом и очень высокой температурой.
Эритроцитарная шизогония циклично повторяется и продолжается до тех пор, пока количество мерозоитов не достигнет нужного уровня. И тогда цикл развития малярийного плазмодия вступает в следующую стадию, и образуются половые клетки гаметоциты.
Цикл развития малярийного плазмодия: от человека — к комару
Чтобы началось половое размножение малярийного плазмодия (спорогония), ему необходимо сменить хозяина и попасть в желудок комара анофелеса. К этому времени гаметоциты готовы к разделению на микрогаметоциты и макрогаметоциты.
И как только комар кусает человека, больного малярией, с высосанной кровью гаметоциты «переселяются» к своему основному хозяину. Здесь микрогаметоциты превращаются в мужские репродуктивные клетки плазмодия, а макрогаметоциты – в женские. Каждый вид этих репродуктивных клеток имеет одинарный (гаплоидный) хромосомный набор. Что происходит дальше, догадаться несложно, и в результате слияния гамет противоположного пола получаются диплоидные клетки с полным набором хромосом — зиготы малярийного плазмодия, имеющие удлиненную форму.
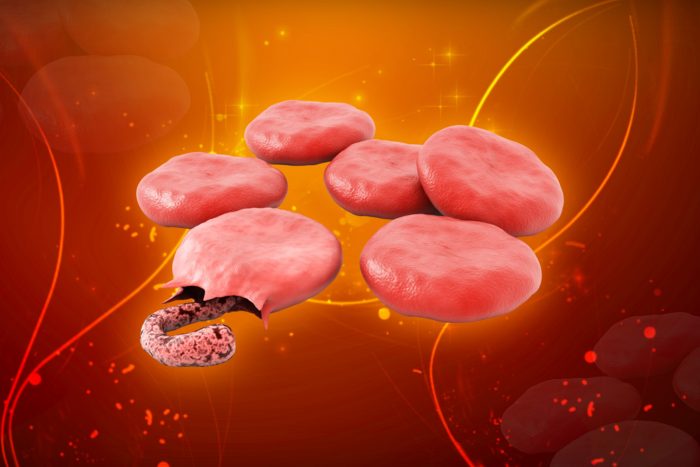
Зиготы малярийного плазмодия весьма подвижные и, не мешкая, встревают между клетками мышечной стенки желудка насекомого, закрепляются там и образуют спороцисты – круглые клетки-инкубаторы, покрытые оболочкой (созданной, между прочим, из тканей комара). Этот цикл развития малярийного плазмодия в организме комара – один из последних. В ходе роста спороцист, под их оболочкой продолжается клеточный митоз, и в каждой образуются сотни спорозоитов (строение которых было описано выше).
Настает момент, когда оболочка разрывается, и все эти спорозоиты оказываются просто внутри тела насекомого. Им остается пробраться ближе к «выходу», и подвижные спорозоиты с этой задачей хорошо справляются, проникая в нужное место – в слюнные железы комара анофелеса.
Цикл развития и среда обитания
Основной хозяин малярийного плазмодия – комариная самка рода Anopheles. После ее укуса у человека развиваются приступы малярии, изнуряющие организм. Возникают опасные патологии: анемия, воспалительные процессы с поражением клеток печени, селезенки, почек. Что нужно знать о малярийном плазмодии для предотвращения заражения?
Характеристика
Что такое малярийный плазмодий? Это одноклеточный паразитирующий в тканях человека патогенный микроорганизм, поражающий клетки крови, печени, других органов тела.
В окружающей среде обитает пять видов паразитов, вызывающих разные формы малярии:
- plasmodium vivax вызывает малярию трехдневного типа,
- malariae — малярию четырехдневного вида,
- falciparum при укусе комара развивается малярия тропическая,
- ovale — тоже трех дневная овале малярия,
- knowlesi отличается 24-часовым циклом репликации, потому даже слабое инфицирование быстро переходит в тяжелое заболевание.
Люди, которые перенесли малярию, снимаются с диспансерного учета по истечении 3 лет после лечения, поскольку заболевание характеризуется рецидивами.
Источники малярийной инфекции
Малярийный плазмодий относится к типу Apicomplexa (класса Споровики). Комары с плазмодиями, опасными для человека, обитают в странах, где умеренные, тропические, субтропические климатические условия. Минимальная суточная температура, благоприятная для размножения + 16 градусов.
Источниками инфекционных заболеваний являются зараженные малярийными плазмодиями люди.
Пути передачи:
- укусы комаров Anopheles,
- процедуры переливания крови, инъекции,
- трансплацентарно — при беременности,
- от больных рожениц к детям.
Малярия отличается сезонным (летне – осенним) характером, что объясняется активизацией размножения комаров.
Ежегодно при наступлении теплых дней развиваются и заражаются новые популяции насекомых. Одновременно комары получают малярийный плазмодий при укусах людей – носителей паразита в зимние месяцы.
Где можно заразиться
Малярийный плазмодий – это микроорганизм, паразитирующий в условиях теплого климата. Наибольшую опасность представляют следующие страны и регионы:
- Бразилия, Вьетнам, Шри-Ланка, Индия, Колумбия, Европа.
- Малярийный плазмодий обитает на побережьях Средиземного моря и Красного.
- А также на Украине, в Таджикистане, Казахстане, Грузии, Азербайджане, Узбекистане.
- Отмечается наличие Зараженных комаров в Белоруссии, России.
Вспышки заболеваний наблюдаются повсюду, за исключением областей Антарктиды, при условии проживания в регионе больных малярией людей и комаров, зараженных плазмодием.
Массовые миграции народа из одной страны в другую, развитие туризма приводят к пандемии (эпидемиям) малярии, поэтому число людей, подвергаемых заболеваемости малярией в мире постоянно возрастает.
Развитие малярийного плазмодия
Стадии цикла малярийного плазмодия изначально протекают в организме комариной самки – это спорогония (при половом размножении), дальнейшее развитие паразитов продолжается в клетках крови и печени людей.
Рассмотрим как выглядит цикл развития малярийного плазмодия.
Промежуточным хозяином малярийного плазмодия является человеческий организм.
От комаров к людям
Комариная самка – это разносчик и основной хозяин малярийного плазмодия. Именно в ее организме развиваются спорозоиты, во время укуса проникающие в кровь, затем внутрь клеток печени человека, а также эритроцитов.
Две последующие стадии развития паразитов — шизогонии (тканевая и эритроцитарная) происходят внутри человеческого организма, где протекает бесполое размножение малярийного плазмодия, результатом которого является образование мерозоитов.
Что происходит на этой стадии развития:
- паразиты заражают клетки печени и слизистые сосудов;
- разрушают эритроциты, похищают питательные вещества;
- размножаются — образуют до 20 новых мерозоитов;
- образовывают половые гамонты, впоследствии попадающие в желудки комариных самок.
Малярийный плазмодий относится к опасным для здоровья болезнетворным паразитам. В процессе жизнедеятельности микроорганизмами выделяются ядовитые отходы, что приводит к интоксикации крови.
От людей к комарам
Новые комары становятся носителями малярии при укусе человека, в крови которого есть половые клетки плазмодия (гамонты). Цикл развития возобновляется:
- в желудке насекомого малярийные плазмодии оплодотворяются, развиваются;
- происходит их массовое размножение;
- комар снова кусает человека, заражая его плазмодием;
- идет последующее распространение по тканям организма людей.
Результатом является уничтожение красных кровяных телец, приводящие к изнуряющим приступам малярии.
Симптомы заражения и диагностика
Малярийный плазмодий имеет опасные свойства: поражает эритроциты, ткани сосудов и печени. От начала заражения до проявления признаков проходит примерно неделя – две. В редких случаях симптомы возникают спустя 5 – 11 месяцев. Основные признаки заражений:
- внезапное повышение до 39 градусов температуры, лихорадка, состояние озноба;
- боли в области головы, шеи, суставов, мышц;
- позывы тошноты, рвота;
- увеличение потоотделения;
- нарастающая слабость, усталость;
- побледнение (пожелтение) кожных покровов;
- отсутствие аппетита, отвращение к пище.
Симптомы схожи с ОРВИ, гриппом, но если человек недавно посетил страны, где благоприятная среда обитания малярийного плазмодия, нужно срочно посетить врача и немедленно пройти исследование крови на биохимический состав.
Современные методы диагностики: тест RDT и ПЦР являются более точными для определения антител, а также генетического материала малярийного плазмодия у человека.
Профилактика
Важным условием проведения мероприятий против распространения малярии является своевременное выявление больных с помощью анализов, а также незамедлительное лечение их в стационаре.
Кроме того, используются следующие действия по предупреждению размножения малярийного плазмодия:
- Осушение болот, обеззараживание водоемов.
- Уничтожение комаров репеллентами.
- Защита жилых и общественных помещений специальными сетками.
- Дезинфицирующая обработка предметов и инструментов для медицинских инъекций.
Эффективной вакцины против малярии сегодня не существует, поэтому профилактические меры для предотвращения заражения плазмодием очень важны.
Развитие малярии при отсутствии лечения угрожает человеку образованием тромбов из эритроцитов, которые могут заблокировать кровеносные сосуды. Как следствие: нарушения состава крови, гипоксия клеток печени, легких, мозга, почек. Малярийный плазмодий поражает системы кровообращения, пищеварения, дыхания. Дисфункции органов — это кома и смерть.
Что такое малярийный плазмодий: симптомы и профилактика
Что такое плазмодий малярии, где можно обнаружить паразита и болезнь – вопросы, особенно часто возникающие при проявлении непонятной симптоматики. Признаки заболевания похожи на ОРЗ, однако при развитии болезни, малярия становится опасной. Приступы провоцируют анемию, воспаление с поражением клеток печени, почек, селезенки. Следует подробно разобраться в путях заражения и профилактики инвазии.
Характеристика заболевания
Малярийный плазмодий – одноклеточный микроорганизм патогенного типа, обитающий в тканях человека. Виновник – самка малярийного комара, ее видно на фото. В природе встречается несколько типов паразитов, заражающих малярией:
- Plasmodium vivax, ovale – трехдневная малярия;
- Malariae – четырехдневная малярия;
- Falciparum – тропическая малярия;
- Knowlesi – отличается суточной репликацией с тяжелым последующим заболеванием при повторной инвазии.
Заболевание имеет рецидивирующий тип развития и при лечении требует особенно тщательной терапии с купированием последующих приступов. Пациенты снимаются с учета только после 3-х лет наблюдения.
Источники инфекции и где можно заразиться?
Малярийный плазмодий, как на фото относится к классу споровики типу Apicomplexa. Опасные паразиты распространены в странах с умеренным тропическим, субтропическим климатом. Оптимальная температура для выживания комаров +16 С. Основные места обитания комаров с плазмодиями:
Рекомендуем к прочтению:
- Европа, Бразилия, Шри-Ланка, Индия;
- Побережье Средиземного, Красного морей;
- Азиатские страны СНГ;
- Белоруссия, Россия (единичные случаи заражения).
Передаются плазмодии малярии при:
- укусах комаров Anopheles;
- инъекциях, переливаниях крови;
- трансплацентарным путем при беременности;
- от матери к новорожденному ребенку.
С приходом тепла риск заражения повышается: летом и осенью наблюдается активное размножение комаров, что увеличивает вероятность получения укуса. У заболевания есть характерная черта: комар, укусивший носителя заболевания, получает плазмодий и становится переносчиком заразы.
Факт! Единственный безопасный регион планеты – Антарктида и только при условии отсутствия носителя-человека. Возрастающая численность людей, ежегодно поражаемых малярией, связана с расширением туристических маршрутов: перемещение людей из стран с высоким уровнем заболеваемости в более спокойные регионы может приводить к пандемии.
Развитие малярийного плазмодия
Жизненный цикл развития малярийного плазмодия начинается в теле самки комара, а развивается в клетках печени и в крови носителя-человека:
- Спорозиты попадают к носителю через укус самки;
- Паразиты проникают в клетки печени, сосудистую и слизистую оболочки;
- Вызывают разрушение эритроцитов, препятствуют усвоению питательных веществ;
- Достигая половой зрелости, размножаются, вызывая появление 20 новых мерозоитов и образуют половые гамонты, которые попадают в кровь самки комара при укусе носителя.
Таким образом различается тканевая и эритоцитарная стадия развития. Размножение плазмодия бесполое, поэтому для получения потомства паразиты не нуждаются в смене носителя. После попадания в желудок комара, плазмодии малярии развиваются до уровня половой зрелости и размножаются. Укус насекомого вызывает заражение, и инфекция распространяется по тканям носителя. В результате инфицирования уничтожаются красные кровяные тельца, что вызывает приступы малярии.
Рекомендуем к прочтению:
Важно! Плазмодии малярии – одни из самых опасных для здоровья человека. Процесс жизнедеятельности микроорганизмов связан с высоким выбросом токсичных веществ, что провоцирует интоксикацию крови носителя.
Симптомы заражения и диагностика

Сложность выявления симптомов заболевания связана с их невыраженностью на первых порах. Инкубационный период составляет 7-14 дней, иногда симптомы проявляются через полгода и более. Клиническая картина инвазии выглядит так:
- Озноб, лихорадочное состояние пациента, внезапный подъем температуры до 39 С;
- Болезненность суставов шеи, головы, болевые ощущения в мышцах;
- Тошнота, рвотные позывы;
- Сильное потоотделение;
- Состояние усталости, слабость;
- Изменение цвета кожи: бледность, пожелтение;
- Изменение аппетита, возникает отвращение к любой еде.
Такие же признаки иногда возникают и при ОРВИ, но если пациент в течение ближайшего полугодия посещал теплые страны, где распространен риск заражения, то следует обратиться к доктору. Анализ на биохимический состав крови позволит выявить наличие патологии. Самой информативной диагностикой малярийного плазмодия считаются тесты RDT, ПЦР.
Методы профилактики
Если произошло заражение, то для предупреждения болезни следует пройти медицинский осмотр и вовремя начать лечение. К сожалению, профилактика малярийного плазмодия возможна не всегда – укус комара нельзя предупредить. Но есть варианты снизить риск инфицирования:
- Пользоваться кремами и мазями для защиты от насекомых;
- Оборудовать окна, двери противомоскитными сетками;
- Подвергать дезинфекции инструментарий для инъекций.
Безусловно, лучший вариант – осушить болота и обеззаразить водоемы, но пока приходится обходиться собственными силами. Вызываемые микробами инфекционные заболевания ставят под угрозу человеческую жизнь. И даже если терапия начата вовремя, рецидивы малярии (приступы) приносят мало приятного. Отсутствие лечения приведет к эритроцитарному тромбозу, блокировке кровеносных сосудов, поражению системы кровообращения, пищеварения, дыхания. Вызывая деструкцию состава крови, плазмодии провоцируют гипоксию клеток печени, легких, мозга. Снижая иммунитет, паразиты провоцируют дисфункцию органов обеспечения, а это грозит человеку летальным исходом.
Минутку …
Включите файлы cookie и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер в ближайшее время перенаправит вас на запрошенный контент.
Подождите до 5 секунд…
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [ ] + (!! []) + !! [] + !! []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! []) + (+ [] + (!! [!]) — []) + (+ !! []) + (+ [] + (!! [!]) — []) + ( ! + [] + (!! []) + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (! ! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [ ] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + ( !! []) + !! [] + !! [] + !! [] + !! [] + !! []) + ( ! + [] + (!! []) + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] — (! + [] + (!! []) (!! [])) + + !! [])) / + (! (+ [] + (!! []) + !! [ ] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! [] + !! []) + (+ [] + (!! [!]) — []) + (+ [] + (!! [!]) — []) + (+ [ ] + (!! []) — []) + (! + [] + (!! []) — []))
+ ((! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ [] + (!! [!]) — [ ]) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (! ! []) — []) + (+ [] + (!! []) + !! [])) / + ((+ [] + (!! []) + !! [] +!! ! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [ ] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] (! + [] — (!! [])) +) + (+ [] + (!! [!]) + !! [] + !! [] + !! [] + !! [] +! ! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !!] [] ) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] — (!! []!)) + (+ [] + ( !! []) + !! [])) / + ((+ !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (+ !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] +! ! []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) — []) + (+ [ ] + (!! []) + !! [] + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [ ] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [!] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) — []) + (! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (! ! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] +! ! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []
.Плазмодий | род простейших | Британника
Plasmodium , род паразитических простейших подкласса спорозойных Coccidia, которые являются возбудителями малярии. Плазмодий , поражающий эритроциты млекопитающих (включая людей), птиц и рептилий, встречается во всем мире, особенно в тропических и умеренных зонах. Передается через укус самки комара Anopheles . Другие насекомые и некоторые клещи также могут передавать различные формы малярии животным.
репрезентативных простейших репрезентативных простейших. Фитофлагеллята Gonyaulax — одна из динофлагеллят, ответственных за появление красных приливов. Зоофлагеллята Trypanosoma brucei является возбудителем африканской сонной болезни. Амеба — один из самых распространенных саркодинов. Другие представители подтипа Sarcodina, такие как радиолярии, гелиозои и фораминиферы, обычно обладают защитным покровом. Светлячок Pinaciophora показан покрытым чешуей.Тип Ciliophora, который включает ресничные Tetrahymena и Vorticella, , содержит наибольшее количество видов простейших, но является наиболее однородной группой. Плазмодий , вызывающий малярию, распространяется через укус комара, который вводит инфекционные споры (спорозоиты) в кровоток. © Merriam-Webster Inc.Малярию человека вызывают пять видов: P. vivax (продуцирующий наиболее распространенную форму), P. ovale (относительно редко), P.falciparum (вызывающий наиболее серьезные симптомы), P. malariae и P. knowlesi . От шимпанзе было выделено несколько видов, в том числе P. reichenowi и P. gaboni . От горилл выделено P. falciparum , P. gaboni и другие виды. Примеры паразитов, обнаруженных у рептилий, включают P. mexicanum и P. floridense , а у птиц — P. relictum и P.Юкстануклеар .
Виды Plasmodium имеют три стадии жизненного цикла — гаметоциты, спорозоиты и мерозоиты. Гаметоциты в комаре превращаются в спорозоиты. Спорозоиты передаются через слюну питающегося комара в кровоток человека. Оттуда они попадают в клетки паренхимы печени, где делятся и образуют мерозоиты. Мерозоиты попадают в кровоток и заражают эритроциты. Быстрое деление мерозоитов приводит к разрушению красных кровяных телец, и вновь размноженные мерозоиты заражают новые красные кровяные тельца.Некоторые мерозоиты могут развиться в гаметоциты, которые могут быть поглощены питающимся комаром, начиная жизненный цикл заново. Эритроциты, разрушенные мерозоитами, выделяют токсины, вызывающие периодические циклы озноба и лихорадки, которые являются типичными симптомами малярии. P. vivax , P. ovale и P. falciparum повторяют этот цикл озноба-лихорадки каждые 48 часов (третичная малярия), а P. malariae повторяет его каждые 72 часа (четвертичная малярия). стр.Knowlesi имеет 24-часовой жизненный цикл и поэтому может вызывать ежедневные скачки температуры.
Эта статья была недавно отредактирована и обновлена Кара Роджерс, старшим редактором.Узнайте больше в этих связанных статьях Britannica:
,Малярия
Малярия вызывается Plasmodium паразиты. Паразиты передаются людям через укусы инфицированной самки. Анофелес комары, называемые «переносчиками малярии». Есть 5 видов паразитов, вызывающих малярию у людей, и 2 из этих видов — P. falciparum и P. vivax — представляют наибольшую угрозу.
- В 2018 г. на P. falciparum приходилось 99,7% предполагаемых случаев малярии в Африканском регионе ВОЗ, 50% случаев в Регионе Юго-Восточной Азии ВОЗ, 71% случаев в Восточном Средиземноморье и 65% в Западная часть Тихого океана.
- P. vivax — преобладающий паразит в Американском регионе ВОЗ, на который приходится 75% случаев малярии.
Симптомы
Малярия — острое лихорадочное заболевание. У людей, не обладающих иммунитетом, симптомы обычно появляются через 10–15 дней после укуса инфекционного комара. Первые симптомы — жар, головная боль и озноб — могут быть легкими, и их трудно распознать как малярию. Если не лечить в течение 24 часов, малярия, вызванная P. falciparum , может перейти в тяжелое заболевание, часто приводящее к смерти.
У детей с тяжелой формой малярии часто развивается один или несколько из следующих симптомов: тяжелая анемия, респираторный дистресс в связи с метаболическим ацидозом или церебральная малярия. У взрослых также часто встречается полиорганная недостаточность. В эндемичных по малярии районах у людей может развиваться частичный иммунитет, что приводит к бессимптомным инфекциям.
Кто подвергается риску?
В 2018 году почти половина населения мира подвергалась риску заражения малярией. Большинство случаев малярии и смерти происходит в странах Африки к югу от Сахары.Однако регионы ВОЗ в Юго-Восточной Азии, Восточном Средиземноморье, Западной части Тихого океана и Северной и Южной Америке также подвержены риску.
Некоторые группы населения подвергаются значительно более высокому риску заражения малярией и развития тяжелых заболеваний, чем другие. К ним относятся младенцы, дети до 5 лет, беременные женщины и пациенты с ВИЧ / СПИДом, а также неиммунные мигранты, мобильное население и путешественники. Национальные программы борьбы с малярией должны принимать специальные меры для защиты этих групп населения от заражения малярией с учетом их конкретных обстоятельств.
Бремя болезней
Согласно последнему отчету о малярии в мире , опубликованному в декабре 2019 г., в 2018 г. было зарегистрировано 228 миллионов случаев малярии. до 231 миллиона случаев в 2017 году. По оценкам, число смертей от малярии составило 405 000 в 2018 году по сравнению с 416 000 смертей в 2017 году.
На Африканский регион ВОЗ по-прежнему приходится непропорционально высокая доля глобального бремени малярии. В 2018 году в регионе было 93% случаев малярии и 94% случаев смерти от малярии.
В 2018 г. на 6 стран приходилось более половины всех случаев малярии в мире: Нигерия (25%), Демократическая Республика Конго (12%), Уганда (5%), Кот-д’Ивуар, Мозамбик и Нигер. (По 4%).
Дети до 5 лет возраст — наиболее уязвимая группа, пораженная малярией; в 2018 г. на них приходилось 67% (272 000) всех случаев смерти от малярии во всем мире.Всемирный доклад о малярии, 2019 г.
Передача
В большинстве случаев малярия передается через укусы самок комаров Anopheles .Существует более 400 различных видов комаров Anopheles ; около 30 — важнейшие переносчики малярии. Все важные виды переносчиков кусается между закатом и рассветом. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, человеком-хозяином и окружающей средой.
Комары Anopheles откладывают яйца в воде, из которых вылупляются личинки, которые в конечном итоге становятся взрослыми комарами. Самки комаров ищут кровавую муку, чтобы выкормить свои яйца.У каждого вида комаров Anopheles есть собственная предпочтительная водная среда обитания; например, некоторые предпочитают небольшие неглубокие скопления пресной воды, такие как лужи и отпечатки копыт, которых в тропических странах много в сезон дождей.
Передача более интенсивна в местах, где продолжительность жизни комара больше (так что паразит успевает завершить свое развитие внутри комара) и где он предпочитает кусать людей, а не других животных. Длительная продолжительность жизни и сильная привычка кусать людей африканских видов-переносчиков является основной причиной, по которой примерно 90% случаев малярии в мире приходится на Африку.
Передача также зависит от климатических условий, которые могут повлиять на количество и выживаемость комаров, таких как характер осадков, температура и влажность. Во многих местах передача носит сезонный характер, с пиком во время сезона дождей и сразу после него. Эпидемии малярии могут возникать, когда климатические и другие условия внезапно благоприятствуют передаче в районах, где у людей низкий иммунитет к малярии или отсутствует вообще. Они также могут возникать, когда люди с низким иммунитетом переезжают в районы с интенсивной передачей малярии, например, в поисках работы или в качестве беженцев.
Человеческий иммунитет — еще один важный фактор, особенно среди взрослых, проживающих в регионах с умеренной или интенсивной передачей инфекции. Частичный иммунитет вырабатывается в течение многих лет воздействия, и, хотя он никогда не обеспечивает полной защиты, он снижает риск того, что инфекция малярии вызовет тяжелое заболевание. По этой причине большинство случаев смерти от малярии в Африке приходится на детей младшего возраста, тогда как в регионах с меньшей передачей и низким иммунитетом все возрастные группы подвержены риску.
Профилактика
Борьба с переносчиками — главный способ предотвращения и сокращения передачи малярии.Если охват мероприятиями по борьбе с переносчиками болезней в определенной области достаточно высок, то меры защиты будут распространяться на все сообщество.
ВОЗ рекомендует обеспечить защиту всех людей, подвергающихся риску малярии, с помощью эффективных средств борьбы с переносчиками малярии. Две формы борьбы с переносчиками болезней — обработанные инсектицидами противомоскитные сетки и остаточное опрыскивание помещений — эффективны в широком диапазоне обстоятельств.
Противомоскитные сетки, обработанные инсектицидами
Сон под сеткой, обработанной инсектицидами (ITN), может уменьшить контакт между комарами и людьми, обеспечивая как физический барьер, так и инсектицидный эффект.Широкомасштабная защита населения может быть результатом массового уничтожения комаров, если такие сети широко используются в сообществе.
В 2018 году около половины всех людей, подверженных риску малярии в Африке, были защищены сеткой, обработанной инсектицидами, по сравнению с 29% в 2010 году. Однако с 2016 года покрытие ITN не действует.
Опрыскивание помещений остаточными инсектициды
Остаточное опрыскивание помещений инсектицидами (IRS) — еще один эффективный способ быстрого снижения передачи малярии.Он включает в себя опрыскивание внутренней части жилых домов инсектицидом, обычно один или два раза в год. Чтобы дать значительному сообществу Защита, IRS должна быть реализована на высоком уровне охвата.
В глобальном масштабе защита IRS снизилась с пикового значения в 5% в 2010 году до 2% в 2018 году, причем снижение наблюдается во всех регионах ВОЗ, кроме Региона Восточного Средиземноморья ВОЗ. Снижение покрытия IRS происходит по мере того, как страны переходят с пиретроида. инсектициды вместо более дорогих альтернатив для снижения устойчивости комаров к пиретроидам.
Противомалярийные препараты
Противомалярийные препараты также могут использоваться для предотвращения малярии. Для путешественников малярию можно предотвратить с помощью химиопрофилактики, которая подавляет стадию заражения малярией в крови, тем самым предотвращая заболевание малярией. Для беременных женщин, живущих в районах с умеренным или высоким уровнем передачи, ВОЗ рекомендует периодическое профилактическое лечение сульфадоксин-пириметамином при каждом плановом дородовом посещении после первого триместра. Аналогичным образом, для детей грудного возраста, проживающих в районах Африки с высоким уровнем передачи, рекомендуется 3 дозы прерывистого профилактического лечения сульфадоксин-пириметамином наряду с плановой вакцинацией.
С 2012 г. ВОЗ рекомендует сезонную химиопрофилактику малярии в качестве дополнительной стратегии профилактики малярии в районах субрегиона Сахель в Африке. Стратегия предполагает проведение ежемесячных курсов амодиахина плюс сульфадоксин-пириметамин всем детям в возрасте до 5 лет в сезон высокой передачи.
Устойчивость к инсектицидам
С 2000 года прогресс в борьбе с малярией стал в основном результатом расширения доступа к мероприятиям по борьбе с переносчиками инфекции, особенно в странах Африки к югу от Сахары.Однако этим успехам угрожает растущая устойчивость к инсектицидам среди комаров Anopheles . Согласно последнему отчету о малярии в мире , 73 страны сообщили об устойчивости к комарам как минимум 1 из 4 широко используемых классов инсектицидов в период 2010-2018 гг. В 27 странах резистентность комаров была отмечена ко всем основным классам инсектицидов.
Несмотря на появление и распространение устойчивости комаров к пиретроидам, обработанные инсектицидами сетки по-прежнему обеспечивают значительный уровень защиты в большинстве мест.Это было подтверждено большим скоординированным исследованием в 5 странах. проведено ВОЗ в период с 2011 по 2016 год.
Хотя результаты этого исследования обнадеживают, ВОЗ продолжает подчеркивать острую потребность в новых и улучшенных инструментах глобального ответа на малярию. Для предотвращения ослабления воздействия основных инструментов борьбы с переносчиками болезней ВОЗ также подчеркивает важность необходимость разработки и применения эффективных стратегий борьбы с устойчивостью к инсектицидам для всех стран с продолжающейся передачей малярии.
Диагностика и лечение
Ранняя диагностика и лечение малярии снижает заболеваемость и предотвращает смертность.Это также способствует снижению передачи малярии. Лучшим доступным лечением, особенно при малярии P. falciparum , является комбинированная терапия на основе артемизинина (АКТ).
ВОЗ рекомендует подтверждать все случаи подозрения на малярию с помощью диагностических тестов на паразитов (микроскопия или экспресс-диагностический тест) до начала лечения. Результаты паразитологического подтверждения доступны через 30 минут. или менее. Лечение, основанное исключительно на симптомах, следует рассматривать только в том случае, если паразитологический диагноз невозможен.Более подробные рекомендации доступны в третьем издании «Руководства ВОЗ по лечению малярии». опубликовано в апреле 2015 года.
Устойчивость к противомалярийным препаратам
Устойчивость к противомалярийным препаратам является повторяющейся проблемой. Устойчивость малярийных паразитов P. falciparum к лекарствам предыдущих поколений, таким как хлорохин и сульфадоксин-пириметамин (SP), получила широкое распространение в 1950-х и 1960-х годах. подрывая усилия по борьбе с малярией и обращая вспять достижения в области выживания детей.
Защита эффективности противомалярийных препаратов имеет решающее значение для борьбы с малярией и ее ликвидации. Регулярный мониторинг эффективности лекарств необходим для обоснования политики лечения в странах, эндемичных по малярии, и для обеспечения раннего выявления лекарственной устойчивости и принятия ответных мер.
В 2013 году ВОЗ приступила к осуществлению Чрезвычайного реагирования на резистентность к артемизинину (ERAR) в субрегионе Большого Меконга (GMS) , плана действий высокого уровня для сдерживания распространения лекарственно-устойчивых паразитов и предоставления средств спасения для всех групп в группе риска малярии.Но даже когда эта работа велась, в новых географических районах субрегиона независимо возникли дополнительные очаги сопротивления. Параллельно поступали сообщения о повышенной устойчивости к препаратам-партнерам АКТ в некоторых условиях. Необходим новый подход, чтобы идти в ногу с меняющимся ландшафтом малярии.
На Всемирной ассамблее здравоохранения в мае 2015 г. ВОЗ представила Стратегию по ликвидации малярии в субрегионе Большого Меконга (2015–2030 гг.) , который был одобрен всеми странами субрегиона.Настоятельно призывая к незамедлительным действиям, стратегия призывает к ликвидации всех видов малярии человека в регионе к 2030 году, при этом приоритетные действия нацелены на районы, где малярия с множественной лекарственной устойчивостью прижился.
Под техническим руководством ВОЗ все страны региона разработали национальные планы ликвидации малярии. Совместно с партнерами ВОЗ оказывает постоянную поддержку усилиям страны по ликвидации малярии в рамках Программы ликвидации малярии в Меконге. Инициатива, разработанная на основе ERARНаблюдение
Наблюдение предполагает отслеживание болезни и программных ответных мер, а также принятие мер на основе полученных данных.В настоящее время многие страны с высоким бременем малярии имеют слабые системы эпиднадзора и не в состоянии оценить распространение болезни. и тенденции, затрудняющие оптимизацию ответных мер и реагирование на вспышки.
Эффективный эпиднадзор необходим на всех этапах пути к элиминации малярии. Срочно необходимы более сильные системы эпиднадзора за малярией, чтобы обеспечить своевременные и эффективные ответные меры против малярии в эндемичных регионах, чтобы предотвратить вспышки и повторные вспышки болезни. для отслеживания прогресса и обеспечения подотчетности правительств и мирового сообщества по борьбе с малярией.
В марте 2018 г. ВОЗ выпустила справочное руководство по эпиднадзору, мониторингу и оценке малярии. Пособие содержит информацию о глобальных стандартах эпиднадзора и помогает странам в их усилиях по укреплению систем эпиднадзора.
Ликвидация
Ликвидация малярии определяется как прекращение локальной передачи определенного вида малярийных паразитов в определенной географической зоне в результате преднамеренных действий. Требуются постоянные меры для предотвращения возобновления передачи.Ликвидация малярии определяется как постоянное сокращение до нуля во всем мире случаев заражения малярией, вызываемой малярийными паразитами человека, в результате преднамеренных действий. После ликвидации болезни вмешательство больше не требуется. достигнуты.
В глобальном масштабе сеть ликвидации малярии расширяется, и все больше стран движутся к цели нулевого уровня малярии. В 2018 году 27 стран сообщили о менее чем 100 местных случаях заболевания, по сравнению с 17 странами в 2010 году.
Страны, в которых не менее 3 лет подряд зарегистрировано 0 местных случаев малярии, имеют право подать заявку на получение сертификата ВОЗ по ликвидации малярии. ,За последнее десятилетие 10 стран были сертифицированы Генеральным директором ВОЗ как свободные от малярии: Марокко (2010 г.), Туркменистан (2010 г.), Армения (2011 г.), Мальдивы (2015 г.), Шри-Ланка (2016 г.), Кыргызстан (2016 г.) ), Парагвай (2018 г.), Узбекистан (2018 г.), Алжир (2019 г.) и Аргентина (2018 г.). Рамочная программа ВОЗ по ликвидации малярии (2017) предоставляет подробный набор инструментов и стратегий для достижения и поддержания ликвидации.
Вакцины против малярии
RTS, S / AS01 (RTS, S) — первая и на сегодняшний день единственная вакцина, показывающая, что она может значительно снизить малярию и опасность для жизни тяжелая форма малярии у африканских детей раннего возраста.Он действует против P. falciparum , самого смертоносного паразита малярии в мире и наиболее распространенного в Африке. Среди детей, получивших 4 дозы в ходе масштабных клинических испытаний, вакцина предотвратила примерно 4 из 10 случаев малярии за 4-летний период.
Принимая во внимание потенциал этой вакцины в области общественного здравоохранения, высшие консультативные органы ВОЗ по малярии и иммунизации совместно рекомендовали поэтапное внедрение вакцины в отдельных районах Африки к югу от Сахары. Три страны — Гана, Кения и Малави — начал внедрение вакцины в отдельных районах со средним и высоким уровнем передачи малярии в 2019 году.Вакцинация проводится в рамках плановой программы иммунизации каждой страны.
Пилотная программа рассмотрит несколько нерешенных вопросов, связанных с использованием вакцины в общественном здравоохранении. Это будет критично для понимания как лучше всего ввести рекомендуемые 4 дозы RTS, S; потенциальная роль вакцины в снижении детской смертности; и его безопасность в контексте повседневного использования.
Эта программа, координируемая ВОЗ, является совместным усилием министерств здравоохранения Ганы, Кении и Малави, а также ряда национальных и международных партнеров, включая некоммерческую организацию PATH и компанию GSK, разработчика и производителя вакцины.
Финансирование Программа вакцинации была мобилизована в результате сотрудничества между 3 основными глобальными организациями, финансирующими здравоохранение: Гави, Альянс по вакцинам, Глобальный фонд для борьбы со СПИДом, туберкулезом и малярией и Unitaid.Ответные меры ВОЗ
Глобальная техническая стратегия ВОЗ по малярии на 2016-2030 гг.
Глобальная техническая стратегия ВОЗ по малярии на 2016-2030 годы , принятая Всемирной ассамблеей здравоохранения в мае 2015 г., представляет собой техническую рамки для всех эндемичных по малярии стран.Он предназначен для руководства и поддержки региональных и страновых программ, направленных на борьбу с малярией и ее ликвидацию.
Стратегия устанавливает амбициозные, но достижимые глобальные цели, включая:
- сокращение заболеваемости малярией как минимум на 90% к 2030 году;
- снижение уровня смертности от малярии как минимум на 90% к 2030 году;
- ликвидация малярии как минимум в 35 странах к 2030 году;
- предотвращение возобновления малярии во всех странах, свободных от малярии.
Эта стратегия явилась результатом обширного консультативного процесса, продолжавшегося 2 года и в котором приняли участие более 400 технических экспертов из 70 государств-членов.
Глобальная программа по борьбе с малярией
Глобальная программа ВОЗ по борьбе с малярией координирует глобальные усилия ВОЗ по борьбе с малярией и ее ликвидации посредством:
- установления, распространения информации и содействия принятию основанных на фактических данных норм, стандартов, политики, технических стратегий и руководств;
- ведение независимой оценки мирового прогресса;
- разработка подходов к созданию потенциала, укреплению систем и надзору; и
- с указанием угроз борьбе с малярией и ее ликвидации, а также новых областей для действий.
Программа поддерживается и консультирует Консультативный комитет по политике в отношении малярии (MPAC), группа глобальных экспертов по малярии, назначаемых после открытого процесса выдвижения кандидатур. Полномочия MPAC заключаются в предоставлении стратегических рекомендаций и технической поддержки, а также расширяются ко всем аспектам борьбы с малярией и ее ликвидации в рамках прозрачного, гибкого и заслуживающего доверия процесса разработки политики.
«Подход с высоким бременем и высоким воздействием»
На Всемирной ассамблее здравоохранения в мае 2018 г. Генеральный директор ВОЗ д-р Тедрос Адханом Гебрейесус призвал к применению нового агрессивного подхода для ускорения прогресса в борьбе с малярией.Новый ответ страны — « От высокого бремени к высокому воздействию »- был запущен в Мозамбике в ноябре 2018 года.
Подход в настоящее время реализуется 11 странами с тяжелым бременем болезни (Буркина-Фасо, Камерун, Демократическая Республика Конго, Гана, Индия, Мали, Мозамбик, Нигер, Нигерия, Объединенная Республика Танзания и Уганда). Ключевые элементы включают:
- политическую волю к сокращению числа жертв малярии;
- стратегическая информация для воздействия;
- лучшее руководство, политика и стратегии; и
- — скоординированные национальные ответные меры против малярии.
Простая английская Википедия, бесплатная энциклопедия
Plasmodium , широко известный как малярийный паразит , представляет собой большой род паразитических простейших. Насчитывается около 200 видов. [1] Заражение этими простейшими называется малярией, смертельной болезнью, широко распространенной в тропиках. В жизненном цикле паразита всегда есть два хозяина: комар-переносчик и позвоночное животное-хозяин.
Жизненный цикл очень сложен. В векторе и хозяине существует последовательность различных стадий. [2] Эти этапы включают:
- спорозоитов, которые вводятся комарами-переносчиками в кровь хозяина;
- гипнозоитов, которые могут оставаться незамеченными в печени до 30 лет;
- меросом и мерозоитов, поражающих эритроциты (эритроциты) крови;
- трофозоитов, которые растут в эритроцитах, и шизонтов, которые там делятся, производя больше мерозоитов, которые продолжают инфицировать больше эритроцитов;
- гаметоцитов мужских и женских половых форм, которые поглощаются другими комарами.В средней кишке комара гаметоциты развиваются в
- гамет, которые оплодотворяют друг друга с образованием подвижных
- зигот, которые покидают кишечник и превращаются в
- новых спорозоитов, которые перемещаются в слюнные железы комара, откуда они вводятся следующему хозяину комара, заражая его и возобновляя цикл.
Род Plasmodium был впервые описан в 1885 году. По крайней мере, десять видов заражают людей. Другие виды заражают других животных, включая птиц, рептилий и грызунов, а 29 видов заражают нечеловеческих приматов.Считается, что Apicomplexa — тип, к которому принадлежит Plasmodium — произошел от динофлагеллят — большой группы фотосинтезирующих простейших.
Наиболее распространенные формы малярии человека вызываются Plasmodium falciparum , Plasmodium vivax , Plasmodium ovale и Plasmodium malariae . Малярия P. falciparum , распространенная в Африке к югу от Сахары, особенно опасна.
- ↑ Гарнем П.C.C. 1966. Малярийные паразиты и другие гемоспоридии . Оксфорд: Блэквелл. ISBN 0397601328
- ↑ Shortt H.E. 1951. Жизненный цикл малярийного паразита млекопитающих. руб. Med. Бык . 8 (1): 7–9. [1]

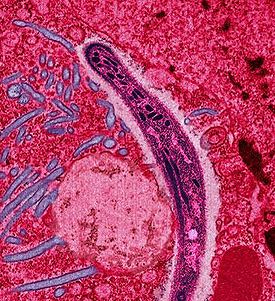
Leave A Comment